ABSTRACT
Objective: To report the results obtained in three patients with diffuse pulmonary emphysema during the pre- and post-operative periods following a new surgical technique: collateral ventilation with lung parenchyma drainage. Methods: Patients suffering from pulmonary failure and disabling dyspnea, despite having received the gold standard treatment, including pulmonary rehabilitation, were selected for the evaluation of pulmonary drainage. During the pre- and post-operative periods, patients were submitted to plethysmography and six-minute walk tests, as well as completing the following quality of life questionnaires: Medical Outcomes Study 36-item Short-Form Health Survey, Saint George's Respiratory Questionnaire, Eastern Cooperative Oncology Group Performance Status and Medical Research Council Scale. In all three cases, the post-operative follow-up period was at least 300 days. The tests were performed at the following time points: during the pre-operative period; between post-operative days 30 and 40; and on post-operative day 300. Data were analyzed using profile plots of the means. Results: When the results obtained in the pre-operative period were compared to those obtained at the two post-operative time points evaluated, improvements were observed in all parameters studied. Conclusions: The results suggest that the surgical technique proposed for the treatment of patients suffering from severe diffuse emphysema successfully reduces the debilitating symptoms of these patients, improving their quality of life considerably.
Keywords:
Pulmonary emphysema; Lung diseases, obstructive; Lung, hyperlucent.
RESUMO
Objetivo: Relatar os resultados obtidos no pré- e pós-operatório de três pacientes portadores de enfisema pulmonar difuso grave, empregando uma nova técnica: ventilação colateral com drenagem do parênquima pulmonar. Métodos: Para a avaliação da drenagem pulmonar, foram selecionados pacientes que já haviam sido submetidos à terapêutica clínica máxima, incluindo a reabilitação pulmonar, e que ainda assim sofriam de falência respiratória com dispnéia incapacitante. Os pacientes foram submetidos, no pré- e no pós operatório, à pletismografia e ao teste da caminhada de seis minutos, assim como responderam aos seguintes questionários de qualidade de vida: Medical Outcomes Study 36-item Short-Form Health Survey, Saint George's Respiratory Questionnaire, Eastern Cooperative Oncology Group Performance Status e Medical Research Council Scale. Todos os pacientes tiveram seguimento de no mínimo 300 dias de pós-operatório. Os testes foram realizados no pré-operatório, entre 30 e 40 dias de pós-operatório e após 300 dias de pós-operatório. Os dados foram analisados pelo método de gráficos de perfis de médias. Resultados: Quando comparados os resultados do pré-operatório com os do pós-operatório nos dois momentos, verificou-se que houve melhora em todos os parâmetros estudados. Conclusões: Os resultados sugerem que a técnica operatória proposta para o tratamento de doentes portadores de enfisema pulmonar difuso grave foi capaz de diminuir os sintomas debilitantes destes pacientes, tornando sua qualidade de vida muito melhor.
Palavras-chave:
Enfisema pulmonar; Pneumopatias obstrutivas; Pulmão hipertransparente.
IntroduçãoEm um estudo anterior, propusemos um protocolo para testar um novo tratamento operatório para doentes portadores de enfisema pulmonar difuso, apoiados no conceito da ventilação colateral (no prelo). O conceito de ventilação colateral não é novo e foi descrito em 1930.(1) Em uma ventilação normal, o ar inspirado e expirado percorre as vias aéreas respiratórias, pois não existe obstrução a impedir este fluxo; no entanto, no paciente enfisematoso, ocorre a obstrução destas mesmas vias aéreas, impedindo um fluxo expiratório ideal. Como conseqüência, há um aumento de pressão intra-alveolar, forçando o fluxo de ar para os alvéolos vizinhos por meio de passagens ou canais (poros de Khon, Lambert e Martin) que o desviam da via aérea natural.(2,3) O ar circulante entre os sacos alveolares (ventilação colateral) provoca hiperinsuflação pulmonar e resta aprisionado no parênquima, causando todas as suas conhecidas conseqüências. Com base neste conceito, foi proposto em 1978,(4) com potencial aplicabilidade clínica, a criação artificial de passagens aéreas (espiráculos) do pulmão para o meio externo, isto é, para fora da parede torácica, o que permitiria a saída do ar aprisionado (uma saída alternativa), com diminuição da hiperinsuflação e melhora da mecânica respiratória.
O termo airway bypass foi proposto pela primeira vez em 2003(5) para procedimentos que possibilitassem de maneira extra-anatômica a comunicação entre este ar aprisionado (ventilação colateral) e a via respiratória principal, permitindo que o ar aprisionado escape do pulmão, diminuindo assim a hiperinsuflação.
Em 2007,(6) foram tratados pacientes enfisematosos graves, promovendo o airway bypass com a aplicação de paclitaxel-eluting stents por via endoscópica. Os pacientes foram submetidos à anestesia geral e, com o auxílio da fibrobroncoscopia, elegia-se o local em um brônquio segmentar, livre de vasos sanguíneos (identificados pelo ultrassom Doppler). A seguir, promovia-se a abertura da parede do brônquio e colocava-se o stent, criando assim uma nova passagem entre a árvore respiratória e o tecido pulmonar adjacente. Concluiu-se que este procedimento reduz a hiperinsuflação, melhorando a função pulmonar e a dispnéia de pacientes selecionados, portadores de enfisema pulmonar grave.
Com base nestes conceitos,(7) o Grupo da Santa Casa de São Paulo propôs uma operação alternativa para o tratamento de doentes portadores de enfisema pulmonar grave: a drenagem do parênquima pulmonar, comunicando o pulmão ao meio ambiente (espiráculo). Iniciamos um estudo piloto há 15 meses.
Com o objetivo de mostrar os resultados obtidos neste período, descrevemos a evolução clínica e laboratorial de três doentes que foram submetidos a este procedimento.
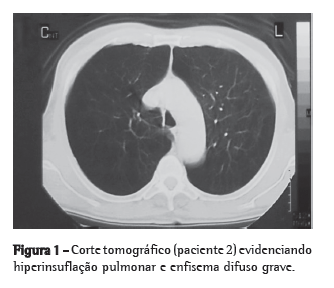
MétodosForam admitidos neste estudo os doentes que obedeceram aos critérios de inclusão e exclusão. Os critérios de inclusão foram os seguintes: pacientes diagnosticados com enfisema, com radiografia de tórax em inspiração e expiração e tomografia de tórax de alta resolução evidenciando enfisema difuso homogêneo ou heterogêneo mostrando hiperinsuflação pulmonar (Figura 1); idade de até 75 anos; presença de invalidez apesar do tratamento clínico máximo (reabilitação pulmonar) por no mínimo 6 meses; VEF1 após broncodilatador < 30% do predito; volume residual maior ou igual a 150% do predito; capacidade pulmonar total maior do que 100% do predito; cessação do tabagismo no mínimo 6 meses antes do procedimento; e pacientes candidatos ao transplante pulmonar ou a operação redutora de volume pulmonar.
Elegemos os seguintes critérios de exclusão: idade maior do que 75 anos; infarto do miocárdio prévio em até 6 meses; fração de ejeção ventricular abaixo de 45%; doença intersticial ou pleural que pudesse impedir o procedimento; bronquiectasias clinicamente significantes; nódulo pulmonar; bolha gigante (> 1/3 do volume pulmonar); hipertensão pulmonar ≥ 35 mmHg; comorbidades com mortalidade de 5 anos > 50%; peso corporal anormal (< 70% ou > 130% do ideal); e evidência de doença sistêmica ou neoplasia com expectativa de comprometimento da sobrevida.
Este protocolo de estudo foi submetido e aprovado pelo Comitê de Ética e Pesquisa em Seres Humanos da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Todos os cuidados para a avaliação clínica dos pacientes e para o diagnóstico do enfisema com sintomas clínicos de dispnéia foram providenciados para os indivíduos inscritos antes, durante e depois do procedimento investigado. Os indivíduos foram informados a respeito do procedimento e da sua finalidade do estudo. O consentimento informado completo foi obtido de todos os sujeitos admitidos no estudo. Dados de todos os indivíduos foram anotados em formulário para análise subsequente: consentimento informado, identificação, idade, data, documentação que o individuo correspondeu a todos os critérios de qualificação, anamnese e exame físico significantes e dados de avaliação pré-operatória. Para a avaliação do procedimento proposto, os pacientes selecionados foram submetidos à pletismografia e ao teste de caminhada de seis minutos, além de responderem a formulários sobre qualidade de vida (Medical Outcomes Study 36-item Short-Form Health Survey, Saint George's Respiratory Questionnaire, Eastern Cooperative Oncology Group Performance Status e Medical Research Council Scale). Todos os doentes tiveram seguimento de, no mínimo, 300 dias de pós-operatório. Foram obtidos os resultados dos exames realizados nos seguintes momentos: pré-operatório (M0), entre 30 e 40 dias de pós-operatório (M1) e 300 dias de pós-operatório (M2).
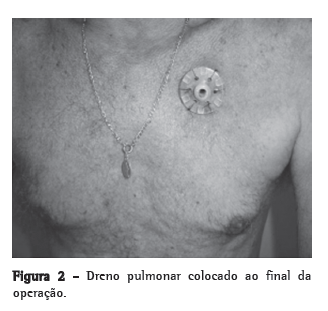
Técnica operatóriaOs doentes foram levados à sala operatória, mantidos em decúbito dorsal e submetidos à anestesia local, no sexto espaço intercostal em uma extensão de 2 cm, com o objetivo de realizar uma drenagem pleural convencional no hemitórax selecionado para a realização do procedimento proposto. Elegemos o lado a ser operado com base nas radiografias de tórax e na tomografia de alta resolução. A seguir, realizamos uma incisão de 4 cm no hemitórax selecionado, sob anestesia local, no terceiro espaço intercostal, na linha hemiclavicular. Fez-se dissecção por planos até atingir a cavidade pleural. Uma vez na cavidade, pinçamos o parênquima pulmonar, de modo a abri-lo com segurança. Determinamos quatro pontos cardeais, fixando o pulmão à pleura parietal. Uma abertura no pulmão de 2 a 3 cm foi o suficiente. Por esta abertura, introduzimos um dreno (5 a 7 cm de profundidade no parênquima pulmonar), que foi fixado ao pulmão. Foi utilizado um dreno tubular multifenestrado, siliconizado, com 30 French. Não foi necessário colocar o dreno sob selo d'água, pois o paciente tem uma vida normal com este dreno exposto ao meio ambiente (Figura 2). A permanência deste dreno é para toda a vida. Após a operação, o paciente, acordado, foi mantido por pelo menos 1 h no serviço de recuperação anestésica e, a seguir, levado ao seu quarto.
Descrevemos a seguir os resultados dos três primeiros doentes submetidos a esta operação no período descrito.
Utilizamos gráficos de perfis de médias para a análise estatística dos resultados.(8,9)
ResultadosTodos os pacientes permaneceram no hospital por 3 dias. Os drenos pleurais foram retirados após 24 h.
Paciente 1: sexo masculino, 47 anos, diagnosticado com DPOC grave, com indicação de transplante pulmonar.
Este paciente não tinha atividade social. Parou de trabalhar. Não conseguia subir pequenas ladeiras. Apresentou várias crises de dispnéia, que necessitavam de tratamento em serviços de emergência. Estava inserido em um programa de reabilitação pulmonar e sendo acompanhado por um pneumologista, com tratamento clínico máximo.
Foi operado no dia 21 de dezembro de 2006. Até o presente momento, esteve em acompanhamento pós-operatório por 363 dias. Sem complicações graves. Relatou ainda que voltara a trabalhar (empurrando carrinho de sorvete). Como complicação menor, relatou dores no local da drenagem por um período de 3 meses.
Paciente 2: sexo masculino, 62 anos, diagnosticado com DPOC grave, com indicação para transplante pulmonar.
Referia dispnéia há 7 anos, com piora dos sintomas há 3 anos. Apresentou parada respiratória há 2 anos, tendo sido internado em unidade de terapia intensiva e necessitando de ventilação mecânica.
Relatava internações, devido a infecções frequentes, pelo menos uma vez ao mês. Não vivia sozinho, pois as tarefas mais fáceis, como tomar banho, comer, etc., eram muito difíceis de serem realizadas. Por estes motivos, morava com a filha. Realizava oxigenoterapia por 18 h ao dia.
Não conseguia dormir à noite sem o uso do mesmo. Estava inserido em um programa de reabilitação pulmonar e sendo acompanhado por um pneumologista, com tratamento clínico máximo.
Foi operado no dia 19 de janeiro de 2007. Até o presente momento, esteve em acompanhamento pós-operatório por 310 dias. Sem complicações graves. Atualmente já não precisava morar com sua filha, pois conseguia realizar todos os seus trabalhos quase sem nenhuma sintomatologia.
Como complicação menor, houve o aparecimento de hematoma na parede torácica.
Paciente 3: sexo feminino, 53 anos, diagnosticada com DPOC grave, com indicação de transplante pulmonar.
Relatava dispnéia desde 2003; portanto, há 4 anos. Fazia uso de oxigênio por 15 h ao dia, com fluxo de 3 L/min, com a seguinte frequência: 3 h pela manhã, 3 h à tarde e 9 h à noite. Relatava falta de ar extrema para se banhar e subir um lance de escada. Foi obrigada a parar de trabalhar.
Não conseguia caminhar. Sofria de pânico constante. Estava inserida em um programa de reabilitação pulmonar e sendo acompanhada por um pneumologista, com tratamento clínico máximo.
Foi operada no dia 20 de janeiro de 2007. Até o presente momento, esteve em acompanhamento pós-operatório por 320 dias. Sem complicações graves. Referia melhora da disposição, dormindo durante a noite sem o uso de oxigênio. Não teve necessidade de ir ao pronto-socorro devido a crises de dispnéia e aumentou sua atividade social.
Como complicação menor, apresentou enfisema cervical, que regrediu em uma semana após a cirurgia.
Na Tabela 1 estão relacionados os resultados obtidos dos exames realizados nos diversos momentos para os três pacientes.
Com relação aos perfis médios das variáveis analisadas, verificou-se que, de modo geral, as maiores diferenças ocorreram do momento M0 para os demais, sendo que as diferenças entre M1 e M2 são pequenas.
A análise estatística dos resultados envolveu apenas três pacientes. Devido ao pequeno tamanho da amostra, as conclusões têm um caráter meramente indicativo, ou seja, descritivo.
DiscussãoEm uma publicação recente,(7) realizou-se um trabalho experimental em pulmões de pacientes que sofreram o transplante destes órgãos. No pulmão nativo, promoveram um pequeno orifício, onde inseriram um tubo de silicone de modo a criar um espiráculo. Os pulmões eram então ventilados por meio da árvore brônquica ou pela via transpleural. Foram determinados a curva fluxo-volume e o volume de ar recuperado dos pulmões pelo espiráculo, assim como foi realizado um exame de ressonância magnética para estudar a distribuição espacial do hélio administrado através da via aérea natural ou dos espiráculos. Os autores concluíram que, devido à presença da ventilação colateral no pulmão enfisematoso, a direta comunicação entre o parênquima pulmonar e o meio ambiente melhorou a mecânica respiratória e, consequentemente, a ventilação. Este estudo foi o resultado final de vários que se iniciaram em 1930.(1) Portanto, há 78 anos, quando pela primeira vez emitiu-se o conceito de ventilação colateral, sendo sua existência em pulmões sadios comprovada. Em 1969, alguns autores,(2) realizando medições da resistência dos canais interalveolares, demonstraram que, em regime de hipertensão (enfisema), a ventilação colateral passa a ter importância fundamental na redistribuição aérea no parênquima, aparecendo então a hiperinsuflação pulmonar com todas as suas consequências. Em 1978, sugeriu-se a utilização de um novo procedimento para o tratamento de pacientes enfisematosos com base no conceito da ventilação colateral.(4) O autor assim escreve:
"Embora à primeira vista pareça ridículo, a criação de espiráculos, possibilitando trocas aéreas diretamente entre o parênquima pulmonar e o meio ambiente, evitando as vias respiratórias normais (que estão doentes), pode trazer melhoras significativas na ventilação e mecânica respiratória." Além destes aspectos, alguns autores defendem a tese de que existem passagens aéreas entre os lobos pulmonares, de modo que, quando há enfisema grave, a ventilação colateral que aparece mantém os alvéolos dos lobos pulmonares em franca comunicação.(3,4,10) Sendo assim, em teoria , um procedimento que comunicasse o lobo superior, por exemplo, com o meio ambiente, possibilitaria não só a drenagem deste lobo superior como também a do lobo inferior do mesmo lado.
Desde então, o procedimento sugerido neste contexto foi o tratamento com o auxilio da broncoscopia, criando uma comunicação entre o parênquima pulmonar e o brônquio correspondente, por meio de stents isolados ou com produtos farmacêuticos, com o objetivo de inibir o crescimento de tecido inflamatório ao seu redor, evitando obstruí-lo.
Nesse procedimento, é necessário o emprego da anestesia geral e o uso de alta tecnologia, de alto custo, com maior tempo de internação e com risco de sangramento grave.(5,6,11,12)
Atualmente, outros dois métodos terapêuticos para o tratamento do enfisema pulmonar grave são a cirurgia de redução do volume pulmonar e o transplante pulmonar.
Em ambos os métodos, são necessários o emprego da anestesia geral, internação em unidade de terapia intensiva e internação hospitalar prolongada. Estes métodos apresentam alta morbidade e mortalidade, além de custos altos.
Segundo o National Emphysema Treatment Trial,(13) a mortalidade em 90 dias após a operação de redução do volume pulmonar foi de 7,9%. Está contraindicada em pacientes de alto risco; aqueles com VEF1 < 20% do predito. Em pacientes selecionados, submetidos a esta operação, foram descritos os seguintes resultados(14): melhora clínica e funcional após a operação, diminuição de 30% do volume residual, aumento de 50% do VEF1 e 80% dos pacientes deixaram de usar oxigênio suplementar. Após 2 anos da intervenção, no entanto, todos os doentes voltaram a apresentar valores iguais aos do pré operatório.
Quanto ao transplante de pulmão,(15,16) sabe-se que a mortalidade perioperatória é de 6,2%, a sobrevida do transplante bilateral é de 86,4% em 1 ano e de 66,7% em 5 anos. As complicações mais freqüentes no primeiro ano após a operação são as seguintes: infecção, em 80% dos casos; hipertensão pulmonar, em 51,1%; disfunção renal, em 25,7%; diabetes, em 21,5%; dislipidemia, em 17,7%; rejeição aguda grave, em 10,5%; falência primária do enxerto, em 10,2%; bronquiolite obliterante, em 8,8%; e neoplasia maligna, em 3,9%.
Por outro lado, desde 2000, o Grupo de Cirurgia de Tórax da Faculdade de Ciências Médicas da Santa Casa de São Paulo vem aperfeiçoando o tratamento de drenagem de bolha gigante com o emprego de anestesia local.(17) Portanto, nestes 7 anos após aquela primeira publicação, acumulamos experiência e segurança suficiente com essa técnica,(18,19) permitindo-nos propor este tipo de procedimento não só para pacientes portadores de bolhas gigantes, mas também para pacientes com enfisema pulmonar difuso, como proposto em 1978,(4) e como foi realizado em pulmões nativos de pacientes submetidos ao transplante de pulmão.(7) Portanto, os resultados obtidos no pós-operatório, empregando a drenagem do parênquima pulmonar nestes três pacientes com doença pulmonar difusa grave, são os primeiros relatos da aplicação terapêutica da ventilação colateral em seres humanos.
Embora os resultados obtidos evidenciem uma melhora clínica dos pacientes no pós-operatório, não podemos concluir ainda que o método operatório proposto realmente traga benefícios. No entanto, podemos afirmar que este estudo piloto nos convenceu a continuar a obter dados de uma série maior de pacientes.
Referências 1. Van Allen C, Lindskog G, Richter HT. Gaseous interchange between adjacent lung lobules. Yale J Biol Med. 1930;2:297-300.
2. Hogg JC, Macklem PT, Thurlbeck WM. The resistance of collateral channels in excised human lungs. The Journal of Clinical Investigation. 1969;48(3):421-31.
3. Terry PB, Traystman RJ, Newball HH, Batra G, Menkes HA. Collateral ventilation in man. N Engl J Med. 1978;298(1):10-5.
4. Macklem PT. Collateral ventilation. N Engl J Med. 1978;298(1):49-50.
5. Rendina EA, De Giacomo T, Venuta F, Coloni GF, Meyers BF, Patterson GA, et al. Feasibility and safety of the airway bypass procedure for patients with emphysema. J Thorac Cardiovasc Surg. 2003;125(6):1294-9.
6. Cardoso PF, Snell GI, Hopkins P, Sybrecht GW, Stamatis G, Ng AW, et al. Clinical application of airway bypass with paclitaxel-eluting stents: early results. Thorac Cardiovasc Surg. 2007;134(4):974-81.
7. Choong CK, Macklem PT, Pierce JA, Lefrak SS, Woods JC, Conradi MS, et al. Transpleural ventilation of explanted human lungs. Thorax. 2007;62(7):623-30.
8. Neter J, Kutner MH, Nachtshein CJ, Wasserman W, editors. Applied Linear Statistical Models. Chigago: Irwin; 1996.
9. Bussab, WO, Morettin, PA, editors. Estatística Básica. São Paulo: Saraiva, 2005.
10. Higuchi T, Reed A, Oto T, Holsworth L, Ellis S, Bailey MJ, et al. Relation of interlobar collaterals to radiological heterogeneity in severe emphysema. Thorax. 2006;61(5):409-13.
11. Lunn WW. Endoscopic lung volume reduction surgery: cart before the horse? Chest. 2006;129(3):504-6.
12. Wan IY, Toma TP, Geddes DM, Snell G, Williams T, Venuta F, et al. Bronchoscopic lung volume reduction for end-stage emphysema: report on the first 98 patients. Chest. 2006;129(3):518-26.
13. Saad Jr R, Mansano MD, Giannini JA, Dorgan Neto V. Tratamento operatório de bolhas de enfisema bolhoso: uma simples drenagem. J Pneumol. 2000;26(3):113-8.
14. Saad Jr R, Ethel Filho J, Stirbulov R. Enfisema pulmonar difuso: proposta de tratamento. In: Saad Jr R, Carvalho WR, Ximenes Netto M, Forte V, editors. Cirurgia Torácica Geral. São Paulo: Atheneu; 2005. p.351-3.
15. Botter M, Saad Jr R, Botter DA, Rivabem JH, Gonçalves R, Dorgan Neto V. Tratamento operatório das bolhas pulmonares gigantes. Rev Assoc Med Bras. 2007;53(3):217-22.
16. Fishman A, Martinez F, Naunheim K, Piantadosi S, Wise R, Ries A, et al. A randomized trial comparing lung-volume-reduction surgery with medical therapy for severe emphysema. N Engl J Med. 2003;348(21):2059-73.
17. McKenna RJ Jr, Brenner M, Fischel RJ, Gelb AF. Should lung volume reduction for emphysema be unilateral or bilateral? J Thorac Cardiovasc Surg. 1996;112(5):1331-8; discussion 1338-9.
18. Cassivi SD, Meyers BF, Battafarano RJ, Guthrie TJ, Trulock EP, Lynch JP, et al. Thirteen-year experience in lung transplantation for emphysema. Ann Thorac Surg. 2002;74(5):1663-9; discussion 1669-70.
19. Trulock EP, Edwards LB, Taylor DO, Boucek MM, Keck BM, Hertz MI. Registry of the International Society for Heart and Lung Transplantation: twenty-second official adult lung and heart-lung transplant report--2005. J Heart Lung Transplant. 2005;24(8):956-67.
Sobre os autoresRoberto Saad Junior
Professor Titular. Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Vicente Dorgan Neto
Professor Adjunto da Disciplina de Cirurgia Torácica. Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Marcio Botter
Professor Instrutor. Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Roberto Stirbulov
Chefe da Disciplina de Pneumologia. Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Jorge Henrique Rivaben
Pós-graduando do Departamento de Cirurgia. Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Roberto Gonçalves
Professor Titular. Disciplina de Cirurgia de Tórax. Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Trabalho realizado na Faculdade de Ciências Médicas da Santa Casa de São Paulo, São Paulo (SP) Brasil.
Endereço para correspondência: Roberto Saad Junior. Rua dos Ingleses, 524, apto. 05, Morro dos Ingleses, CEP 01329-000, São Paulo, SP, Brasil.
Tel 55 11 4330-1511. E-mail: rsaad@uol.com.br
Apoio financeiro: Nenhum.
Recebido para publicação em 3/3/2008. Aprovado, após revisão, em 29/5/2008.




